La Paz, 25 de abril de 2024
¿Por qué los principales países sudamericanos tienen una mortalidad por coronavirus similar con medidas tan diferentes?
Las noticias que llegan de Brasil son realmente alarmantes. Con tres días consecutivos por encima de las 2.000 muertes por COVID-19 en 24 horas —más que en cualquier otro momento—, y más de 275.000 decesos acumulados desde el comienzo de la pandemia, la crisis sanitaria parece a punto de estallar.
Sobre todo, cuando se suma a la ecuación que en muchos estados del país las unidades de cuidados intensivos están funcionando al tope de su capacidad, y en algunos incluso por encima. Río Grande do Sul es un ejemplo extremo: con 106% de ocupación, hay personas en lista de espera para una cama de terapia intensiva y el colapso del sistema es una realidad abrasadora.
Ningún otro país sudamericano parece estar en una situación tan dramática. Y al ver al presidente Jair Bolsonaro resistirse a adoptar medidas restrictivas para contener el avance del virus, y criticar a los gobernadores que las adoptan en sus estados, la conclusión parece obvia: cómo no va a estar así Brasil con alguien como Bolsonaro al mando.
“A pesar de las actitudes de algunos políticos, Brasil cuenta con investigadores, médicos y otros profesionales de la salud, de la educación y del gobierno también, que están trabajando para que las medidas de contención se apliquen de hecho”, dijo a Infobae Regina Figueiredo, investigadora de la Fundación de Medicina Tropical Doctor Heitor Vieira Dourado, de Manaos, Brasil.
Es cierto que, más allá de la línea que pueda marcar el presidente, por debajo hay una infinidad de actores con autonomía. No se puede perder de vista que Brasil es un país federal, y la gestión de la pandemia estuvo esencialmente en manos de los gobernadores. Pero cuando se comparan detenidamente los indicadores sanitarios de las distintas naciones sudamericanas, se comprueba que las diferencias son mucho menos significativas de lo que sugeriría el contraste entre Bolsonaro y sus pares, incluso considerando el factor del federalismo.
Los números de Brasil siempre van a ser más impactantes porque es, con mucha ventaja, el país más poblado de la región. Son 209 millones de habitantes, más de cuatro veces más que Colombia, el que más se le acerca, con 49 millones. Entonces, en términos absolutos, Brasil cerró la semana con un promedio de 1.760 muertes diarias por COVID-19, diez veces más que Perú, que terminó segundo con 168. No obstante, en términos relativos, eso significa 8,2 muertos diarios por millón de habitantes en Brasil y 5,1 en Perú. Lo que parecía 947% más es, en rigor, 60% más.
Lo que se desprende de estos datos es que Brasil es efectivamente el país que peor la está pasando en este momento, pero por un margen muy inferior al que indicarían las estadísticas brutas. De todos modos, eso no es lo más sorpresivo. Lo que verdaderamente llama la atención es que cuando se ve la mortalidad total acumulada las diferencias son incluso menores.
Por supuesto, nadie se acerca a las 275.000 muertes de Brasil desde que el virus llegó al continente. Las 60.950 de Colombia están muy lejos. Pero al cotejar los decesos por millón de habitantes se aprecia que Brasil ni siquiera es el primero de la fila.
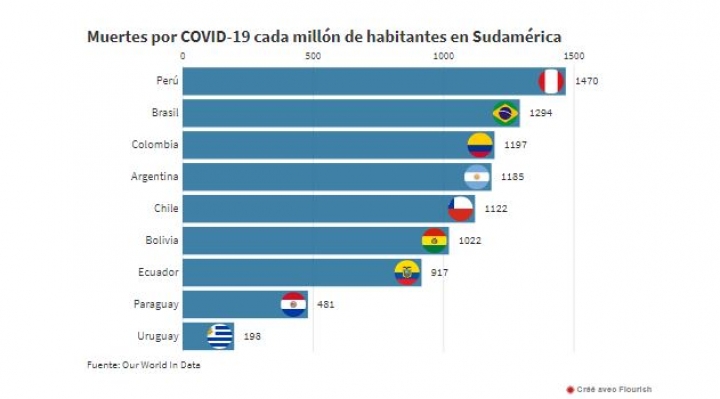
Créé avec Flourish[/a>El país sudamericano con la tasa de mortalidad más alta es Perú, con 1.470 muertes por millón. Brasil está segundo, con 1.294. Y las otras naciones grandes del subcontinente —excluyendo a Venezuela, cuyas estadísticas dejaron de ser confiables hace mucho tiempo— están muy cerca: en Colombia es 1.197, en Argentina es 1.185, en Chile es 1.122, en Bolivia es 1.022 y en Ecuador es 917. Los únicos dos con una mortalidad ostensiblemente menor son Paraguay (481) y Uruguay (198).
Claro, un pronóstico posible es que, si se mantiene la tendencia actual, Brasil va a superar ampliamente a Perú y al resto. Pero también puede ocurrir lo contrario: que en algunas semanas se estabilicen las muertes allí y empiecen a subir en los otros países, manteniendo la paridad que se observa ahora.
Un repaso de la evolución de la pandemia en Sudamérica revela que, dejando afuera a Paraguay y Uruguay, que mantuvieron siempre una incidencia menor al resto, los otros siete países se alternaron continuamente en el podio.
Hasta junio de 2020, Ecuador estuvo al frente con 190 muertes por millón. En julio, Chile se convirtió en el país con mayor mortalidad, al alcanzar las 300 antes que nadie. Desde la última semana de julio, Perú pasó a la cabeza, con 540 muertes, y desde entonces se mantiene en ese lugar.
Lo que no dejó de cambiar nunca fue la distribución de los otros puestos. En septiembre, Bolivia superó a Chile en el segundo lugar, con 629. En octubre le tocó a Brasil, que en ese momento acumulaba una tasa de mortalidad de 750. Después, el que pasó a todos menos a Perú fue Argentina, que hasta julio parecía estar mucho más cerca de Paraguay y de Uruguay que de los demás, pero que en noviembre se ubicó segundo, con 800 muertes por millón.
El 2 de febrero pasado le tocó a Colombia, que superó a Argentina con 1.080 decesos por millón. Y desde el 20 de febrero Brasil volvió a quedar en el segundo lugar. En ese momento con 1.150. Ahora, con 1.294.
El gráfico ilustra con enorme claridad tres constantes desde agosto. La primera es que Perú se mantuvo siempre como el país con mayor mortalidad. La segunda es que Uruguay y Paraguay permanecieron continuamente muy por debajo de los otros siete. Y la tercera es que Brasil, Argentina, Colombia, Chile, Bolivia y Ecuador fueron rotando sus posiciones entre esos dos extremos, conservando una tasa media muy similar.
La pregunta que se impone es por qué países con gobiernos tan diferentes obtuvieron, hasta ahora al menos, resultados tan parecidos. ¿Cómo explicar que el Brasil de Bolsonaro y la Argentina de Alberto Fernández, que fueron antitéticos durante toda la pandemia en sus discursos y en sus estrategias, hayan tendido siempre a tener niveles de mortalidad convergentes?
“Creo que hay diferencias entre los países”, dijo a Infobae Carlos Arturo Álvarez Moreno, profesor de infectología de la Universidad Nacional de Colombia. “Brasil y Perú están en una situación peor que otros en la región cuando se mira la mortalidad por millón de habitantes, que es lo que debe compararse. Un punto que permite diferenciar son las medidas que se han ido tomando. El otro son las condiciones propias de cada país”.
Si los gobiernos y las políticas han sido tan diferentes, las causas de que los resultados confluyan hay que buscarlas en lo que estos países tienen en común. Y si se analizan las estructuras socioeconómicas y demográficas de estas naciones se van a encontrar más puntos de contacto que de disidencia.
En todos hay sistemas de salud que, en condiciones normales, están muy por debajo de las necesidades de su población. En todos hay fronteras amplias y porosas, y escasa capacidad estatal para controlarlas, haciendo impracticable cierres exitosos como los de Nueva Zelanda y Australia. En todos hay grandes centros urbanos en los que millones de personas viven hacinadas, en condiciones de salubridad muy deficientes y sin poder mantener nada que se parezca al distanciamiento social.
En todos, por último, hay altos niveles de pobreza y de informalidad laboral, que obligan a la mayoría de la población a salir a trabajar todos los días, aunque esté prohibido, porque es la única forma de llevar comida a sus casas. Lógicamente, esto vuelve inviable un acatamiento prolongado a medidas de confinamiento, que tal vez sí sean sostenibles en países como Holanda, donde casi toda la mano de obra tiene contratos formales —y bien pagos— y el teletrabajo estaba muy difundido antes de la pandemia.
“Creo que el virus se ha anidado principalmente en los grupos sociales más desprotegidos desde el punto de vista económico, los que trabajan de manera informal y tienen poco acceso al sistema de salud y a servicios básicos como agua potable”, explicó Patricia V. Aguilar, directora asociada del Centro de Enfermedades Tropicales de la Rama Médica de la Universidad de Texas, consultada por Infobae.
Aguilar describió con notable claridad cómo este fenómeno frustró la estrategia de Perú, que había apostado por un confinamiento duro y temprano. “Existe informalidad laboral en muy buena parte de la población peruana, lo que hizo muy difícil cumplir con las medidas restrictivas establecidas por el gobierno. Muchas personas deben salir a diario a trabajar para poder alimentar a sus familias, porque comen a partir de lo que pueden ganar en el día. ¿Cómo pedirles que cumplan la cuarentena y se queden en casa? Los bonos económicos brindados por el gobierno no han llegado de manera consistente a este grupo. Las medidas restrictivas han sido aceptadas y seguidas por las personas con trabajo estable y con ciertos privilegios, como acceso a servicios de delivery de productos de primera necesidad. En zonas desfavorecidas económicamente, esos son privilegios inexistentes. ¿Qué opción tienen esos individuos más que salir a ganarse el pan de cada día?”.
Esa realidad común a casi toda Sudamérica parece ser mucho más decisiva para entender la evolución del COVID-19 que las medidas tomadas por los gobiernos. Eso no quiere decir que la respuesta lógica sea no hacer nada. Sólo significa que actuar sin tener en cuenta todos esos factores, imposibles de modificar en el corto plazo, implicaría tomar decisiones destinadas al fracaso.
Lo que reafirma esta hipótesis es que Uruguay sea precisamente el país con menor mortalidad. Por un lado, es el que tiene menor población: son apenas 3,4 millones. Cualquier medida de aislamiento es más fácil en lugares de pocos habitantes, con bajos niveles de hacinamiento.
“No podemos obviar los factores demográficos que nos han favorecido: bajo número de habitantes, baja densidad de población, un territorio sin accidentes geográficos y con buena accesibilidad a los servicios”, describió Susana Cabrera, profesora de enfermedades infecciosas de la Universidad de la República, Uruguay, en diálogo con Infobae. “Lo anterior, sumado al confinamiento inicial, que si bien no fue impuesto ni obligatorio, logró una reducción de la movilidad que fue similar a la lograda con las medidas de lockdown que implementaron otros países, permitió dilatar la explosión de casos y la ocurrencia de la primera ola hasta el último bimestre del año pasado”.
Pero tanto o más importante que la demografía es que Uruguay es el país con el sistema de bienestar más consolidado de la región. De hecho, la CEPAL presentó la semana pasada sus cifras de pobreza y es, por mucha diferencia, el que menos pobres tiene: sólo 5,1 por ciento.
“Hay aquí un sistema nacional integrado de salud con cobertura universal, con un primer nivel de atención muy desarrollado —continuó Cabrera—. Se cuenta adicionalmente con una modalidad de atención prehospitalaria de urgencia-emergencia que da respuesta a la consulta domiciliaria y que ha adquirido un gran desarrollo desde su creación hace más de 40 años. Tuvimos varios meses de gracia, donde el número de casos se mantuvo muy bajo, lo que permitió organizar la asistencia de un modo planificado y ordenado. Todos los prestadores de salud generaron estructuras y fortalecieron sus recursos humanos”.
Noticias relacionadas:
Cultura y espectáculos
-
11/04/2024
O.J. Simpson, exjugador de fútbol americano absuelto por asesinato, fallece a los 76 años -
11/04/2024
El cantante cruceño Aldo Peña despierta del coma luego de tres semanas -
08/04/2024
Beyoncé: nº 1 en ventas con su nuevo álbum y primera afroamericana en el top de la música country -
02/04/2024
Marlon Brando, el rebelde que reinventó la actuación de Hollywood, hoy habría cumplido cien años
Deportes
-
25/04/2024
Escobar sigue en menores con el fuerte respaldo de Zago y de la FBF -
25/04/2024
La camiseta de Bolivia para la Copa tiene un cambio drástico en el color verde -
25/04/2024
Torneo Apertura: el domingo se conocerá a los dos finalistas -
25/04/2024
Rumbo a octavos: Bolívar está a 3 puntos de asegurar la clasificación
Magazine
-
25/04/2024
Nueva York va a proteger sus abejas con hoteles y búnkeres en calles y plazas públicas -
21/04/2024
China publica el primer atlas geológico de la Luna en alta definición -
20/04/2024
La NASA lanzará en 2028 la misión Dragonfly para estudiar Titán, una de las lunas de Saturno -
20/04/2024
El oficio de influencer lo inventó la burguesía del siglo XIX

-
 03/03/2024
La Copacabana de Bolivia, la antigua ciudad de los incas que dio nombre a una de las playas más famosas de Brasil
03/03/2024
La Copacabana de Bolivia, la antigua ciudad de los incas que dio nombre a una de las playas más famosas de Brasil
-
 24/02/2024
Rusia devuelve el cuerpo de Navalny a su madre, a más de una semana de ocurrida la muerte
24/02/2024
Rusia devuelve el cuerpo de Navalny a su madre, a más de una semana de ocurrida la muerte
-
 08/01/2024
La misión Peregrine a la Luna está recargando baterías tras afrontar problema de suministro energético
08/01/2024
La misión Peregrine a la Luna está recargando baterías tras afrontar problema de suministro energético






